Пиелонефрит
Главная → Справочники → Справочник заболеваний → Пиелонефрит
Пиелонефрит – наиболее распространенное заболевание выделительной системы, характеризующееся воспалительной реакцией почечной ткани в ответ на инфицирование различными микроорганизмами. Он составляет около 60% всех урологических проблем, причем молодые женщины заболевают в несколько раз чаще. Это связано с особенностями строения их мочеполовой системы. Выделяют несколько вариантов течения заболевания: острый пиелонефрит и хронический. Также в процессе может быть задействована одна или обе почки.
Симптомы пиелонефрита
Хронический пиелонефрит нередко протекает бессимптомно, особенно в периоды ремиссии, но при этом происходят серьезные перестройки в организме, которые приводят к необратимым изменениям:
- анемия, нередко являющаяся характерным признаком терминальной стадии;
- азотемия и поражение центральной нервной системы на фоне интоксикации продуктами обмена;
- гипертензия, развивающаяся из-за нарушения фильтрационной функции почечной ткани, а также вследствие изменений в системе ренин-ангиотензин-альдостерона
- гематурия и другие изменения в моче, связанные с выраженностью процесса.
Обострение хронического пиелонефрита, так же как и острый процесс, сопровождаются следующими симптомами:
- повышение температуры тела вплоть до 40-410С;
- симптомы общей интоксикации (головокружение, тошнота, слабость, потливость, учащенное сердцебиение);
- нередко присоединяется ломота в мышцах и суставах, как при вирусной инфекции;
- боль в области поясницы, усиливающаяся при поколачивании, она может быть односторонней или двусторонней;
- моча при пиелонефрите теряет прозрачность, иногда приобретает неприятный запах и буроватое окрашивание.
Если пиелонефрит развился в результате обструкции мочевыводящих путей, то сначала появляются признаки нарушения оттока мочи (колика), а затем присоединяются симптомы воспалительной реакции.
Причины пиелонефрита
- Причинами хронического процесса, как правило, служит недостаточно эффективная терапия острой стадии. Другими предрасполагающими факторами являются:
- сопутствующие заболевания мочевыводящих путей, нарушающих отток (камни, аденома, стриктуры);
- хронические бактериальные инфекции других локализаций (миндалины, простата, околоносовые пазухи);
- врожденные аномалии (дивертикулы, уретероцеле) нередко вызывают пиелонефрит у детей.
К развитию острого заболевания приводит инфицирование различными микроорганизмами, чаще бактериями. Среди них особое внимание уделяют кишечной палочке, которая обнаруживается более чем в половине случаев. Другими агентами являются синегнойная палочка, стафилококки и стрептококки.
- Существует два пути проникновения инфекции в ткань почки:
- гематогенный (через кровь), при котором обязательно должен быть очаг воспаления;
- восходящий, возникающий при пузырно-мочеточниковом рефлюксе.
Предрасполагающим фактором являются снижение иммунитета вследствие переохлаждения, нервного истощения, авитаминоза.
Нередко возникает пиелонефрит при беременности, что негативно может отразиться на самочувствии мамы и развитии малыша. Его развитие связано с гормональными изменениями, нарушением пассажа мочи вследствие давления увеличенной матки, ослаблением местного иммунитета, а также с малоподвижным образом жизни. Чаще всего первые симптомы появляются во второй половине беременности, когда плод достигает значительных размеров.
Диагностика пиелонефрита
Диагностика заболевания основана на расспросе пациента, его осмотре, а также проведения инструментальных и лабораторных исследований.
- В анализе крови можно обнаружить:
- гипохромную анемию;
- повышение уровня креатинина и мочевины;
- лейкоцитоз, являющийся признаком острого воспаления.
Необходимо выполнить не только общие анализы мочи, при которых могут обнаруживаться лейкоциты, эритроциты и бактерии, но и ее посев с определением чувствительности к антибиотикам. Также выполняют пробу Зимницкого и анализ по Нечипоренко, которые позволяют оценить концентрационную функцию.
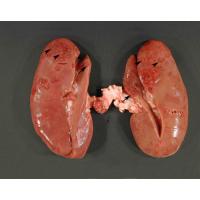
УЗИ почек необходимо провести всем больным с подозрением на острое воспаление почечной ткани. При этом визуализируют очаги поражения, степень изменения мочевых протоков и причину обструкции при ее наличии. Для более полной информации возможно проведение КТ или МРТ. Среди дополнительных методов исследования выполняют урографию, нефросцинтиграфию и даже биопсию почки. Так как они являются инвазивными, необходимы строгие показания для их назначения.
Лечение пиелонефрита
Лечение острого пиелонефрита проводят при помощи антибиотиков, перед назначением которых, желательно получить результат посева мочи и чувствительность возбудителя. Если эти данные не доступны, назначают препарат широкого спектра действия, который выводится через почки в неизмененном виде. Помимо этого используют иммунотерапию, физиотерапию и методы дезинтоксикации.
Если выявлен очаг обструкции, возможно временное наложение нефростомы, чтобы облегчить отток мочи. При наличии гнойников проводят их вскрытие и дренаж, а в далеко зашедших случаях хронического процесса выполняют удаление почки.
Немаловажным мероприятием является специальная диета при пиелонефрите. При ней рекомендуется отказ от раздражающих продуктов (острых, соленых, кофеин-содержащих), соблюдение питьевого режима (не менее полутора литров воды), обогащение рациона витаминами, фруктами и овощами, а также кисломолочными блюдами. При тенденции к гипертонии необходимо ограничить употребление соли, а при развитии почечной недостаточности – воды.
Народное лечение пиелонефрита применяют в качестве дополнительной терапии. Обычно оно включает настои различных травяных сборов, а также грязелечение. Помните, что перед самостоятельным использованием любых методов воздействия, необходимо проконсультироваться с врачом.
Профилактика пиелонефрита направлена в первую очередь на поддержание иммунитета на приемлемом уровне, удаление очагов хронической инфекции, неукоснительное соблюдение норм интимной гигиены, а также своевременное лечение сопутствующих патологий мочевыводящих путей.
Прогноз при остром заболевании и своевременном проведении эффективной терапии обычно благоприятный. В случае хронизации процесса (около 30% случаев) вероятно развитие почечной недостаточности, что в конечном итоге приводит к потере трудоспособности и инвалидности пациента.